همه چیز درباره زخم پای دیابتی: از علائم تا درمان
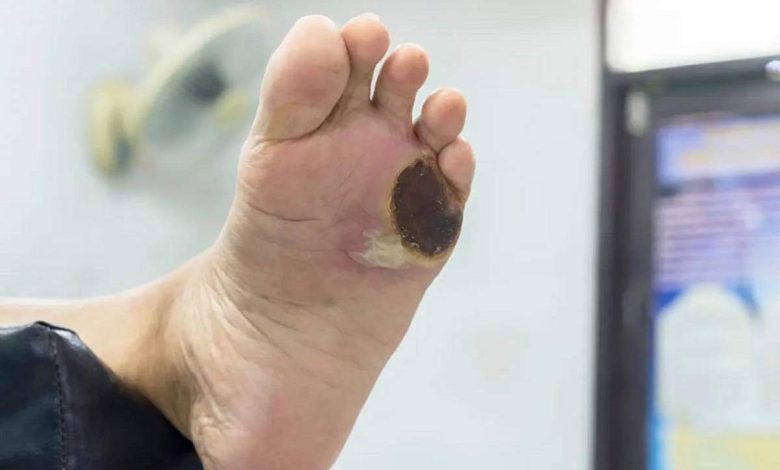
زخم پای دیابتی یکی از مشکلات جدی در بیماران دیابتی است. برای آشنایی با این مشکل، انواع زخم های دیابتی، علائم و نشانه ها، راه های پیشگیری و روشهای درمان زخم پای دیابتی در ادامه این مطلب با ما همراه باشید.
به گزارش سرویس سلامت عمومی درلحظه، زخم پای دیابتی یکی از عوارض شایع بیماری دیابت است که در صورت عدم تشخیص و درمان بهموقع، میتواند منجر به عواقب جدی مانند عفونت، قانقاریا و حتی قطع عضو شود. این مشکل ناشی از ترکیبی از عوامل مانند نوروپاتی (آسیب عصبی)، کاهش جریان خون و ضعف سیستم ایمنی در بیماران دیابتی است. با توجه به افزایش شیوع دیابت در جهان، آگاهی از علائم، روشهای پیشگیری و درمان زخم پای دیابتی اهمیت فراوانی دارد. در این مقاله، به بررسی جامع این عارضه، از علائم هشداردهنده تا جدیدترین روشهای درمانی میپردازیم.
دیابت چیست؟
دیابت یا قند خون بالا یک بیماری مزمن است که زمانی اتفاق میافتد که بدن به درستی از انسولین استفاده نمیکند یا انسولین کافی تولید نمیکند. انسولین هورمونی است که توسط لوزالمعده تولید میشود و به بدن کمک میکند تا قند (گلوکز) را که منبع اصلی انرژی برای سلولها است، کنترل کند. علائم شایع دیابت شامل تشنگی زیاد، عطش بیش از حد، کاهش وزن ناگهانی، افزایش ادرار و خستگی است. درمان دیابت معمولاً شامل تغییرات در رژیم غذایی، افزایش فعالیت بدنی و در بعضی موارد استفاده از دارو یا انسولین است.
کنترل قند خون و پیشگیری از عوارض دیابت از اهمیت بسیاری برخوردار است و میتواند کیفیت زندگی فرد را بهبود بخشد.
زخم پای دیابتی چیست؟
افرادی که به دیابت شدید مبتلا هستند به توصیه پزشک تا جایی که میتوانند مراقبند تا زخمی در ناحیه پاهایشان ایجاد نشود. چرا که رگ پا میتواند توسط دیابت آسیب ببیند و دردناک و بیحس شود. کف پاها بیشتر از هر قسمت دیگری از این عضو در معرض آسیب هستند زیر به دلیل وجود هر گونه زخمی در این ناحیه با ایجاد بیحسی درک هر گونه احساسی مانند حرارت، بریدگی یا فشار ناشی از کفش نامناسب دچار اخلال شده و باعث میشود فرد به موقع متوجه زخم یا تاول در کف پا، پنجهها و لای انگشتان خود نشود. این شرایط در صورت عدم رسیدگی به سرعت بدتر شده و ممکن است برای جلوگیری از تسری عفونت به اعضای دیگر بدن عضو درگیر قطع شود.
زخم پای دیابتی، عارضهای جدی است که میتواند عواقب جبرانناپذیری را به همراه داشته باشد. با کنترل دقیق قند خون، مراقبت روزانه از پاها و مراجعه منظم به پزشک، میتوان از بروز این عارضه پیشگیری کرد. در صورت بروز زخم، درمان سریع و مناسب ضروری است تا از عوارض جدیتر جلوگیری شود.
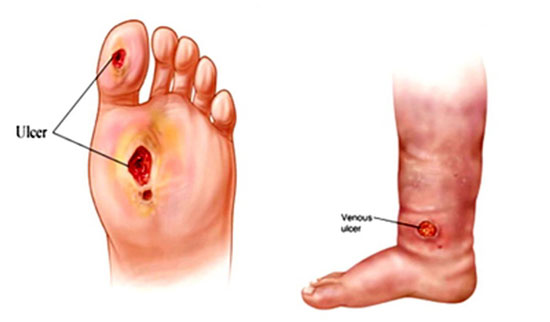
انواع زخمهای دیابتی
تاکنون با چیستی دیابت و نشانه ها و علائم مهم آن آشنا شدید. اکنون می خواهیم به بررسی انواع زخم های دیابتی بپردازیم. زخم پای دیابتی، نمونه های مختلفی دارد از جمله:
- زخم درجه ۰: زخم ضایعات باز ندارد و در این حالت ممکن است زخم بهبود یافته باشد.
- زخمهای درجه ۱: زخم سطحی می باشد و هنوز به لایههای زیرین نفوذ نکرده است.
- زخم درجه ۲: زخم عمق بیشتری پیدا کرده و به استخوان، تاندون یا کپسول مفصل رسیده است.
- زخمهای درجه ۳: زخم به لایههای بسیار عمیقتر رسیده و باعث شکل گیری استئومیلیت، آبسه یا تاندونیت شده است.
- زخمهای درجه ۴: در قسمتی از انگشتان پا یا پاشنه قانقاریا به وجود آمده است.
- زخم درجه ۵: بافت اسکار و قانقاریا کل پا را گرفته است.
علائم و نشانههای زخم پای دیابتی
برای تشخیص زخم پای دیابتی بهتر است برخی از علائم اولیهی این عارضه را بشناسید. این علائم مربوط به موارد زیر هستند که در ادامه به آنها اشاره میکنیم:
- لکه روی جوراب: ممکن است به دلیل خونریزی یا ترشح جراحت یا یک زخم در پا، ترشحات از ناحیه آسیب دیده بر روی جورابهاپدیدار شود که یکی از شایع ترین نشانه های زخم پای دیابتی در مراحل اولیه ی آن می باشد.
- قرمزی و توزم: از علائم دیگر قرمزی و تورم در ناحیه زخم است؛ این احتمال وجود دارد که شما برآمدگی هایی روی پوست خود بینید. همچنین ممکن است این مسئله موجب تغییر رنگ جزئی پوست هم شود.
- بوی تعفن همراه با چرک: در صورت پیشرفت قابلتوجه زخم، ممکن است از ناحیه زخم بوی بد و غیرطبیعی ببینید. این بوی نامطبوع به دلیل فعالیت های میکروبی در زخم ایجاد می شود. اگر مراقبت کافی به عمل نیاید، این مشکل می تواند منجر به عفونت زخم شود.
- ایجاد تاول، میخچه، پینه: این ها را با تاول و میخچه ی معمولی اشتباه نگیرید در صورتی که پس از گذشت زمان طولانی، خود به خود بهبود نیافتند احتمال دارد نشان دهنده ی زخم پای دیابتی باشند.
- سفت شدن پوست و احساس درد هنگام لمس آن: ممکن است هنگامی که پوست خود را لمس می کنید متوجه سفت بودن آن در مجاورت قسمت آسیب دیده شوید، حتی ممکن است پوست ضخیم تر دیده شود و دردناک باشد. این مشکل نیز می تواند نشان دهنده ی زخم پای دیابتی باشد.
عوامل موثر در ایجاد زخم پای دیابتی
برخی از عوامل محیطی و بهداشتی میتوانند خطر ابتلا به زخم پای دیابتی را به شکل چشمگیری افزایش دهند. برخی از این عوامل مربوط به موارد زیر هستند:
۱.نوروپاتی
نوروپاتی، آسیب عصبی می باشد که اگر برای مدت زمان طولانی قند خون به شکل مناسب کنترل نشود، اتفاق میافتد. شایعترین دلیل ایجاد زخم پای دیابتی، بی حسی پاها در اثر آسیب به اعصابی که مسئول احساس درد و گرما در پا می باشند، است. آسیب رسیدن به این اعصاب، موجب از بین رفتن این احساس محافظت کنندهی طبیعی در بدن که برای جلوگیری از آسیب به آن احتیاج داریم، می شود؛ در نتیجه ممکن است هنگام راه رفتن منجر به جراحت و آسیبهای طولانی مدت و تکراری در پا شود و حتی عکس العمل بدن نسبت به آسیبهای حاد مثل سوختن پا با بخاری یا پا گذاشتن روی میخ را تضعیف کند.
همچنین، نوروپاتی ممکن است بر اعصاب کنترل کننده عضلات کوچک که در کف پا قرار دارند تأثیر بگذارد و باعث تغییر شکل پا و تغییر توزیع وزن بدن در زمان راه رفتن یا فعالیت شود. این ناهنجاریها فشار زیادی را روی نقاطی از پا وارد می کنند که بعد از مدتی، ممکن است منجر به زخم دیابتی تبدیل شوند.

2.گردش خون ضعیف
در بیشتر بیماران دیابتی تصلب شرایین دیده میشود و بیماران دیابتی، یک دهه زودتر از افراد غیر دیابتی به این دچار می شوند. در زمان ارزیابی اولیه وضعیت گردش خون بیمار دیابتی، نیز باید ارزیابی شود، مخصوصا اگر زخم پا داشته باشد. اولین مرحله در ارزیابی گردش خون گرفتن نبض در کف پا و مچ پا استدر صورتی که نبض احساس نشود، احتمال دارد برای بهبود زخمها جهت ارزیابی وضعیت رگهای خونی و تعیین طبیعی بودن گردش خون آزمایشهای دیگری مورد نیاز باشد. طبیعی بودن گردش خون نقش اساسی را در بهبود زخمهای دیابتی دارد.
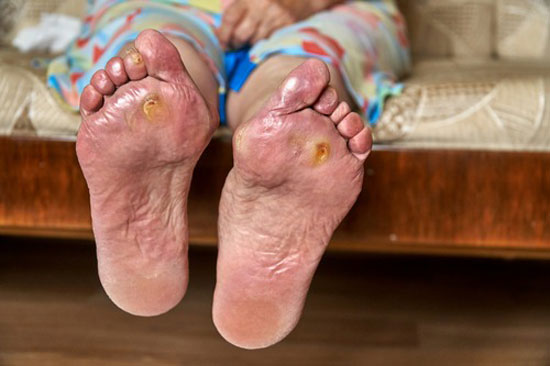
3.عفونت
شایعترین عفونت بافت نرم در بیماران دیابتی عفونتهای کف پا، می باشند و ممکن است منجر به عفونت در استخوان پا، قطع عضو و حتی مرگ بیمار نیز شوند. در فرد مبتلا به دیابت، ممکن است بسیاری از جنبههای سیستم ایمنی طبیعی دگرگون شوند، به همین دلیل خطر ابتلا به زخم پای دیابتی بالا می رود.
روشهای درمان زخم پای دیابتی
برای درمان زخم پای دیابتی میتوان از روشهای درمانی مختلفی استفاده کرد. در ادامه برخی از روشهای معتبر برای درمان زخم پای دیابتی را معرفی کردهایم:
کنترل بهینه قند خون
باید بدانید قند خون شما تاثیر بسیار زیادی بر درمان زخم پای دیابتی دارد به همین دلیل در جهت درمان و بهبود زخم پای دیابتی، باید قند خون خود را مدام کنترل کنید. ضمن این که برای مدیریت سطح قند خون خود باید یک رژیم غذایی سفت و سخت را در پیش بگیرید و مصرف هر ماده غذایی که حاوی قند است را به شکل قابل توجهی کم کرده و یا حذف کنید.
دبریدمان
به حذف یا برداشت همه بافتهای عفونی و مرده یا صدمه دیده، پوستهای ضخیم، مواد باقیمانده از پانسمان، ذرات خارجی و… از بدن بیمار به منظور ترمیم یا جایگزینی بافت سالم اطراف زخمف دبریدمان گفته میشود.
در این روش درمانی بیماری بین یک تا دو نوبت دارو مصرف میکند در یک برنامه منظم به طور مکرر پانسمان خود را تعویض میکند. پس از آن که بافت مرده از بین رفت پانسمان برداشته میشود. در صورتی که فرد مشکل انعقاد خون داشته باشد و یا پزشک او را از جراحی منع کرده باشد برای درمان زخم دیابت او از دبریدمان آنزیمی استفاده میشود.
آنتیبیوتیک
برای درمان عفونتهای عمیق، ترشحات و سلولیت، آنتیبیوتیکهای سیستمیک تجویز می شود. این آنتیبیوتیکها فرایند بهبودی جای زخم دیابتی را بیشتر میکنند. به عنوان مثال برای کنترل موارد گفته شده از مترونیدازول که یک ماده آنتیبیوتیکی و ضدباکتریایی است استفاده میشود که در کنترل و از بین بردن میکروبهای باکتریایی ناحیه زخم پا تاثیر موثر و کارآمدی دارد و به این ترتیب در بهبود زخم و پیشگیری در افزایش باکتری و گسترش عفونت نقش دارد.
کاهش فشار
با استفاده از ویلچر یا عصا، پوشیدن کفشهای مخصوص، قالبها و گچگیری پا فشار وارد شده بر زخم را کم کنید. هر چه فشار وارده در نواحی زخم شده کمتر باشد میزان تحریک پذیری آن کاهش یافته و روند بهبود زخم تسریع پیدا میکند. به همین منظور پوشیدن کفشهای مخصوص با کفی طبی که فشار پا را به نسبت مناسب در همه جای کف پا توزیع میکند بسیار توصیه میشود.
درمان زخم پای دیابتی با جراحی
در صورتی که زخم پای دیابتی به حدی حاد شود که بخش وسیعی از بافت عضو درگیر را از بین ببرد هیچ یک از روشهای عنوان شده جوابگو نخواهد بود و جراح برای درمان زخم ایجاد شده از جراحی استفاده میکند. جراح با تراشیدن استخوان، ناهنجاریهای ایجاد شده در پا را با برداشتن بافتهای مرده برطرف میکند. این جراحی زمانی انجام میشود که هیچ راهی برای درمان زخم گسترد شده وجود نداشته باشد و در طول جراحی ممکن است انگشت یا بخشی از پا نیز قطع شود.
درمان زخم پای دیابتی با جراحی، یک روش درمانی است که در موارد خاص و زمانی که روشهای غیرجراحی مؤثر نباشند، مورد استفاده قرار میگیرد. هدف از جراحی، برداشتن بافتهای مرده و عفونی، بهبود جریان خون و جلوگیری از گسترش عفونت به سایر قسمتهای بدن است.
مدت زمان درمان زخم پای دیابتی
مدت زمان درمان زخم پای دیابتی میتواند به عوامل مختلفی بستگی داشته باشد و به طور کلی متغیر است. این عوامل شامل:
- شدت و عمق زخم: زخمهای سطحی به طور معمول سریعتر بهبود مییابند، در حالی که زخمهای عمیقتر و شدیدتر ممکن است به زمان بیشتری برای بهبود نیاز داشته باشند.
- کنترل قند خون: کنترل مناسب قند خون از اهمیت بالایی برخوردار است. قند خون بالا میتواند فرایند بهبود زخم را مختل کند و مدت زمان درمان را طولانیتر کند.
- سلامت عمومی فرد: عوامل دیگری مانند سن، وضعیت کلی سلامت، وجود بیماریهای زمینهای (مثل بیماری قلبی، فشار خون بالا یا اختلالات گردش خون) و سبک زندگی نیز تأثیرگذارند.
- رژیم غذایی و تغذیه: مصرف مواد مغذی کافی و متعادل میتواند به بهبود زخم کمک کند.
- مراقبت از زخم: شیوههای مناسب مراقبت از زخم، شامل تعویض منظم پانسمان و رعایت بهداشت، میتواند به تسریع در روند بهبود کمک کند.
به طور کلی، زخمهای پای دیابتی ممکن است چند هفته تا چند ماه برای بهبود نیاز داشته باشند، و در مواردی که زخم عمیق و مشکلساز باشد، ممکن است زمان بیشتری صرف شود. مشاوره با پزشک و پیگیری منظم وضعیت زخم از اهمیت ویژهای برخوردار است تا درمان به موقع و مؤثر انجام شود.
راه های پیش گیری از ابتلا به زخم پای دیابتی
برای در امان ماندن از عوارض زخم پای دیابتی، مراقبتهای پیشگیرانه بسیار مهم می باشد. برای این کار ضروری است که قند خون خود را مدام مدیریت کنید، زیرا با ثابت ماندن قند خون در محدوده سالم، احتمال بروز عوارض دیابت به حداقل می رسد. علاوه بر این، رعایت موارد زیر هم برای پیشگیری از ابتلا به زخم پای دیابتی حائز اهمیت است:
- شست و شوی روزانه پاها
- کوتاه کردن ناخنهای بدوناسیب رساندن به بافت اطراف ناخن
- خشک کردن پاها پس از استحمام
- استفاده از مرطوب کنندههای مناسب برای افزایش طراوت پوست
- عوض کردن جوراب به طور مرتب
- برداشتن میخچه با مراجعه به پزشک
- پوشیدن کفش طبی و مناسب
